Tuberkulose (TB) is ‘n ernstige aansteeklike siekte wat deur bakterieë veroorsaak word. Die patogene word gewoonlik deur druppels in die asem oorgedra wat ingeasem word. Daarom beïnvloed tuberkulose in die meeste gevalle eers die longe. Maar dit kan ook ander organe soos die ingewande of die bene beïnvloed. Lees hier wat tuberkulose is, hoe u besmet kan raak, hoe u dit kan herken en watter behandelingsopsies beskikbaar is.
Tuberkulose Kort oorsig
- beskrywing: Meldbare bakteriële aansteeklike siekte. Beïnvloed hoofsaaklik die longe, maar ook bene, ingewande en ander organe
- besmetting: Meestal deur druppelbesmetting via die longe, maar ook via die spysverteringskanaal of velbeserings. Slegs een uit elke tien mense ontwikkel simptome
- simptome: Koors, hoes, nagsweet, gewigsverlies, moegheid, in die latere stadium bloedige sputum
- Veral in gevaar: Mense met ‘n swak immuunstelsel, bv. MIV-pasiënte, mense wat immuunonderdrukkers neem, haweloses, ondervoed, kinders, verslaafdes
- diagnose: Teenliggaamstoets op die vel, bloedtoetse, x-strale, direkte bakteriële opsporing
- behandeling: Spesiale antibiotika, moeilike behandeling vir weerstandige bakteriese stamme
- voorspel: By andersins gesonde pasiënte is daar goeie kanse op herstel as die siekte vroeg opgespoor word.
Tuberkulose: beskrywing
Tuberkulose (TB, TB) word veroorsaak deur stokvormige bakterieë wat mycobacteria genoem word. Dit affekteer veral die longe, maar kan ook ander organe beïnvloed.
In die meeste gevalle slaag die liggaam daarin om die patogene suksesvol te beheer of onskadelik te maak deur inkapseling. Slegs in ongeveer tien persent van die gevalle breek tuberkulose eintlik uit. Simptome sluit in koors, moegheid, nagsweet en gewigsverlies. Later ook bloedige hoes en kortasem.
In die verlede is daar ook na die siekte verwys as verbruik, omdat diegene sonder effektiewe behandeling hul liggaam baie vinnig verloor.
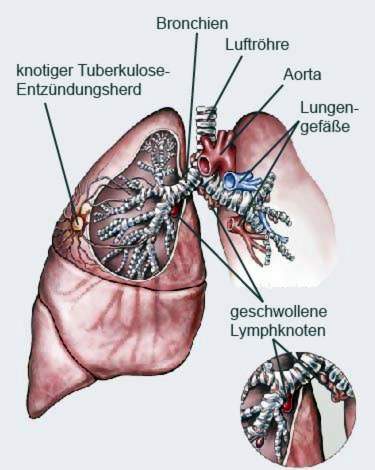
Tuberkulose – dit is hoe u betrokke raak
Tuberkulose is lank beskou as byna uitgesterf in Westerse geïndustrialiseerde lande. Die afgelope jare het die siekte meer gereeld geword as gevolg van die invloei van siek mense, byvoorbeeld uit Oos-Europese lande.
Hoe kom die bakterieë in die liggaam?
Die oordrag van tuberkulose vind via verskillende roetes plaas:
Besmetting via die asem: Verreweg die grootste deel van die pasiënte word besmet wanneer aansteeklike mikro-druppeltjies die longe binnedring met die lug wat hulle inasem. Die pasiënte met sogenaamde oop tuberkulose word uitgesneeu of opgehoes. Oop tuberkulose beteken dat die fokus van infeksie in die longe nie ingekapsel is nie, maar wel oop is vir die bronchi.
Besmetting via die spysverteringskanaal: Die bakterieë kan ook deur die spysverteringskanaal die liggaam binnedring. Die veroorsakende middel van bees tuberkulose, byvoorbeeld Mycobacterium bovis, kan deur rou melk van siek koeie aan mense oorgedra word.
Besmetting via die vel: ‘N Ander oordragweg is velbeserings waardeur die tuberkulose-patogeen die liggaam binnedring.
Hoe besmet is tuberkulose?
TBC is minder aansteeklik as ander aansteeklike siektes soos griep. Slegs een uit elke tien besmette mense sterf eintlik aan die siekte. Of iemand siek word na kontak met ‘n besmette persoon hang veral van twee faktore af:
- hoeveel patogene die pasiënt afgeskei het
- hoe kragtig u eie immuunstelsel is
Die inkubasieperiode van tuberkulose kan weke tot maande wees.
Tuberkulose: simptome
Die simptome van tuberkulose en die simptome waaraan ‘n tuberkulose pasiënt ly, hang af van die stadium van die siekte en die betrokke organe.
Latente tuberkulose
Na ‘n tuberkulose-infeksie het pasiënte dikwels geen klagtes nie. In werklikheid slaag die liggaam in die meeste gevalle daarin om die bakterieë in toom te hou. Dan is daar geen simptome van tuberkulose nie. Hierdie toestand word latente tuberkulose genoem.
Geslote tuberkulose
By mense met ‘n goeie liggaamsverdediging vorm die verdedigingselle rondom die inflammatoriese fokusse ‘n soort kapsule. Daar is nodulêre strukture wat granulome of knolle genoem word. Die patogene is nog steeds aktief in hierdie knolle, maar doen geen skade aan die liggaam nie. Later het die knolle al meer geskaar en verkalk. U kan dit dikwels jare later op x-straalfoto’s sien. Daar word na hierdie vorm van medisyne as geslote tuberkulose verwys.
primêre tuberkulose
In ongeveer vyf tot tien persent van die pasiënte slaag die immuunstelsel van die liggaam nie daarin om die patogeen suksesvol in te kap nie. Dan vorm inflammatoriese fokusse in die longe en die nabygeleë limfknope. Dit vergroot. Hierdie toestand word primêre tuberkulose genoem. Die proses is egter stadig: meestal begin hierdie fase binne twee jaar na infeksie.
Die pasiënte sien dikwels ook nie hierdie vorm van tuberkulose op nie. Maar dit kan ook verskillende klagtes voorkom, soos:
- koors
- hoes
- nag sweet
- anorexia
- gewigsverlies
- moegheid
- uitputting
Oop tuberkulose
As die infeksie in die liggaam versprei, vorm holtes, sogenaamde holtes, in die longweefsel. Hulle is gevul met dooie selle en aktiewe tuberkulose-bakterieë (nekrose, gevalle). As hierdie holtes deurbreek na die bronchi, word dit oop tuberkulose genoem.
Dan kom tipiese simptome van tuberkulose voor: die pasiënt hoes slym, wat ook bloedig kan wees. Die patogene bereik dan dikwels in groot getalle die asemhalende lug. Pasiënte met oop tuberkulose is baie aansteeklik.
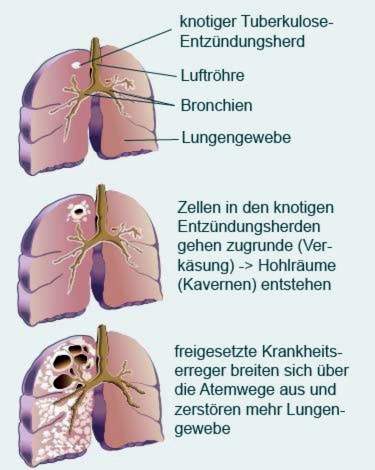
Post-primêre tuberkulose
Tuberkulose kan lank in die liggaam voortduur sonder om simptome te veroorsaak. Die siekte kan egter ook baie jare na die aanvanklike infeksie begin of weer verskyn. Dan praat ‘n mens van ‘n postprimêre tuberkulose.
In ongeveer 80 persent van die gevalle beïnvloed dit die longe. Soms versprei die patogene egter ook deur die bloedstroom. Daar is die kleinste inflammasies in ander organe, die sogenaamde “minimale letsels”.
Die meeste hiervan is pectoralis, limfknope, bene en gewrigte. Maar ook spysverteringskanaal, vel en geslagsdele kan beïnvloed word.
Tuberkulose buite die longweefsel
Alhoewel hulle gewoonlik in die longe sit, kan tuberkulose-patogene organe en weefsels deur die hele liggaam besmet. Daar is heel verskillende simptome.
Long wortel: Daar, waar die bronchia die longe binnekom (longwortel, Lungenhilus), sit veral baie limfkliere. As hulle deur tuberkulose-bakterieë aangeval word, swel en pers hulle die aangrensende lugweë saam.
Die onderliggende longweefsel word van die lugtoevoer afgesny en val inmekaar. As die geventileerde longarea groot is, ly die pasiënt merkbaar kortasem.
pleura: In gevalle van tuberkulose in die pleura (pleurisy tuberculosa) het diegene wat geraak word gewoonlik pyn wanneer hulle asemhaal. In ‘n “nat” pleurisyne versamel vloeistof rondom die longe, wat die longe so kan druk dat respiratoriese nood ontstaan.
miliere tuber tuberkulose: Miliêre tuberkulose is ‘n TB-infeksie wat nie net die longe nie, maar ook die breinvlies, lewer, milt, niere en oë aantas. Hierdie klein, versprei oor die hele orgaan, vorm korrels met ‘n groot inflammatoriese fokus. Dit herinner aan gierstorrels, Latin Milium. In Duitsland is hierdie vorm skaars, maar kom dit meer gereeld voor by kinders of mense met ‘n verswakte immuunstelsel.
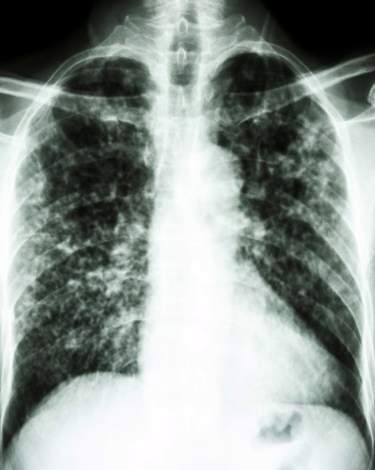
Die simptome van tuberkulose is dan nie spesifiek nie. Dit beteken dat hulle ook by baie ander siektes voorkom en nie tipies is vir tuberkulose nie. Dit sluit in koors, hoofpyn, ‘n stywe nek en ‘n vaag visie.
Derm tuberkulose: Met die dermtuberkulose word die pasiënte hoofsaaklik besmet deur die verbruik van besmette rou koeimelk.
Benewens griepagtige simptome, is daar simptome wat herinner aan ‘n chroniese inflammatoriese dermsiekte: diarree, buikpyn en gewigsverlies. Dikwels is daar ook bloed in die ontlasting. In die verdere verloop van peritonitis of gevaarlike dermbelemmering kan voorkom.
Tuberkulose van die vel: ‘N Infeksie van die vel met tuberkulose-patogene kan anders uitgedruk word. Die algemeenste is plat, rooibruin velletsels. Dit is dikwels verhard en duidelik voelbaar. Die pasiënt het egter geen pyn nie. Dokters praat ook van die siekte in hierdie siektebeeld Lupus vulgaris.
Tuberkulose van die urienweg: As die urienweg deur tuberkulose beïnvloed word, ontwikkel ontstoke knoppies in die niere, ureters en blaas, wat kan litteken en verkalk.
Geaffekteerde ly aan pyn tydens urinering en in die flanke. U kan bloed of etter in die urine vind. Deur die nodules kan die urienweg ook sluit, sodat die urine agterstande het. Die urienorgane kan permanente skade ly.
Tuberkulose van die geslagsorgane: By vroue migreer ‘n tuberkulose-infeksie van die geslagsdele gewoonlik van die fallopiese buise na die baarmoeder. Daarna stop die menstruele bloeding dikwels en kan die vrou onvrugbaar word.
By mans kan die epididymis besmet word met tuberkulose-bakterieë. Dit swel pynlik en is rooi. Die siekte kan lei tot onvrugbaarheid.
Been- en gewrigstuberkulose (tuberkulose-spondilitis): ‘N Tuberkulose van ‘n been en gewrig manifesteer in swelling en pyn in die gewrigte, maar veral in die bors- en lumbale ruggraat. Die pasiënte voel baie siek.
As die inflammatoriese proses van hierdie tuberkulose onbehandeld voortduur, ontwikkel absesse. Daar is senuweefoute met tekens van verlamming in die geaffekteerde gebiede. Dikwels word ‘n ronde rug gevorm. In uiterste gevalle buig die ruggraat agtertoe. Hierdie ernstige TB-simptome het baie skaars geword danksy goeie behandelingsopsies.
Tuberkulose: oorsake en risikofaktore
Met meer as 95 persent is Mycobacterium tuberculosis die algemeenste oorsaak van tuberkulose by mense. Die siekte breek veral uit by mense met ‘n verswakte immuunstelsel. Dit sluit in:
- MIV-besmette VIGS-pasiënte
- chronies siek (bv. diabete)
- Pasiënte by wie die immuunstelsel onderdruk word (byvoorbeeld na ‘n oorplanting)
- Dwelmverslaafdes, rokers en alkoholiste
- ouer mense
- Diabete en pasiënte met nierversaking
- hawelose persoon
- ondervoed
- Babas en kinders onder vier jaar
Migrante uit lande met ‘n slegte toestand ly waarskynlik meer aan tuberkulose. In die beknopte vlugtelingkampe is die risiko van besmetting veral groot. Selfs onder gevangenes is Tbc meer verspreid as in die res van die bevolking.
Vir beide groepe is die mediese aandag dus op ‘n moontlike verspreiding van TB gerig.
Tuberkulose: diagnose en ondersoek
Die tekens van Tbc is slegs effens kenmerkend (nie-spesifiek). In ongeveer 15 persent van die gevalle kom geen simptome voor nie. Die infeksie word dus gewoonlik per ongeluk ontdek, byvoorbeeld tydens ‘n ondersoek by die huisarts of spesialis in interne geneeskunde.
Mediese geskiedenis (anamnese)
As daar ‘n vermoede van TB is, sal die dokter die pasiënt vra oor die simptome wat voorkom, byvoorbeeld:
- Het u ‘n ligte koors?
- Sweet jy baie snags?
- Het u die afgelope tyd baie gewig verloor?
Ander omstandighede wat tuberkulose meer waarskynlik maak:
- vorige tuberkulose-infeksie. In daardie geval is dormante Tbc-bakterieë moontlik weer in die liggaam geaktiveer.
- Bekende TB-gevalle in die omgewing, dit wil sê in die omgewing van familie en vriende of by die werk (veral op mediese gebied)
- Reis na lande met groter verspreiding van tuberkulose
- Bestaande toestande of medisyne wat die immuunstelsel verswak en sodoende ‘n tuberkulose-infeksie bevorder
Fisiese ondersoek
Aangesien tuberkulose gewoonlik in die longe voorkom, ondersoek die dokter dit deur te luister en te tik. In ander liggaamsdele kan u ook tekens van verbruik vind, soos velveranderings of hoofpyn oor die laterale ribbes of niere.
As ‘n dokter ‘n tuberkulose-infeksie vermoed, het hy ‘n aantal ander navorsingsopsies beskikbaar wat hierdie vermoede kan bevestig.
Tuberkulose: toetsprosedure
Daar is spesiale toetse wat help om tuberkulose te diagnoseer.
Tuberkulien vel toets (THT): In die tuberkulinetoets volgens Mendel-Mantoux spuit die dokter die pasiënt ‘n klein hoeveelheid proteïen van die patogeen (tuberkulien) onder die vel. Die immuunstelsel wat gewoonlik na ‘n paar weke besmet is, het ‘n spesiale teenliggaampie teen die patogeen gevorm, en word gevorm deur tuberkulose wat op die inspuitplek besmet is en ‘n rooierige indurasie.
Die toets lewer egter geen bewys vir of teen ‘n infeksie nie. As dit te gou na die infeksie voorkom, of as die immuunstelsel verswak is, sal dit (nog) nie genoeg teenliggaampies maak nie. Die tuberkulose-veltoets is ondanks infeksie negatief.
IGRA (Interferon Gamma Release Assay): In hierdie toets word die bloed van die pasiënte ondersoek. As ‘n persoon met tuberkulose besmet is, produseer spesiale immuunselle interferon gamma, wat in hierdie studie opgespoor kan word.
Die toets is meer akkuraat as die veltoets. Dokters gebruik dit tans hoofsaaklik bo en behalwe die Tuberculin Skin Test (THT). As beide die veltoets en die IGRA-toets negatief is, is die verbruik baie onwaarskynlik.
Direkte patogeen opsporing
As die X-straal byvoorbeeld skaduwees in die longweefsel toon en die Tbc-toetse positief is, moet die tuberkulose-bakterieë direk opgespoor word. Ekssudaat (sputum), maagsap, urine, menstruele bloed en breinwater word ondersoek. In sommige gevalle neem dokters ook weefselmonsters uit die longe of limfknope (biopsies).
Daar word ook gekyk of die betrokke stam bestand is teen sekere antibiotika. Die direkte opsporing van patogeen is egter kompleks en tydrowend. Dit kan tot twaalf weke duur voordat die resultate beskikbaar is.
Lees meer oor die verskillende toetsprosedures in die artikel Tuberkulosetoets.
X-straal
‘N Röntgenstraal van die toraks kan moontlike bronne van ontsteking openbaar. By primêre tuberkulose verskyn dit as ronde skaduwees. As die hilum-limfknope besmet is, lyk die skaduwee na ‘n skoorsteen. In ‘n Miliar-TB kan die dokter baie klein kolletjies herken.
Daarbenewens kan ‘n mens op die foto ‘n ophoping van vloeistowwe sien, byvoorbeeld in ‘n besmetting van die pleura. Indien ‘n vars Tbc-infeksie vermoed word, moet u so gou moontlik na drie maande weer opgeneem word. Dus kan die verloop van tuberkulose beoordeel word.
CT (rekenaartomografie)
As u niks op ‘n röntgenfoto of net weinig kan opspoor nie, sal die dokter ‘n CT-skandering reël. So kan tuberkulose-kuddes ontdek word wat byvoorbeeld deur die sleutelbeen bedek word. Ook vir inflammasie elders in die liggaam (ekstrapulmonêre tuberkulose) is CT-beelde nuttig.
bloedtoets
Deur ‘n uitgebreide ondersoek van die bloed, ondersoek die dokter waardes waarvan die verandering ten gunste van die siekte van ‘n spesifieke orgaan is. Boonop kan sekere bloedvlakke, soos CRP en witbloedselle, verhoog word, wat dui op ontsteking in die liggaam.
Tuberkulose: behandeling
Danksy antibiotika is tuberkulose vandag geneesbaar. Nietemin, die siekte kan nog steeds ernstig wees, veral by mense wat immuunonderbreek is.
Aktiewe tuberkulose moet altyd behandel word. Praat vir ‘n aktiewe Tbc:
- As gevolg van siektes veroorsaak holte (holte) in die lugweë
- Ontstekingsfokus (word erken as ‘n skaduwee in die longe)
- Vergroting van ‘n ou (reeds bekende) stoof met heraktiveerde TB
- patogeen opsporing
Binne-behandeling en kwarantyn
Wees veral versigtig met oop tuberkulose. Pasiënte word gewoonlik opgeneem en in die hospitaal opgeneem. As effektiewe tuberkulose-terapie begin is, kan isolasie gewoonlik na drie weke omgekeer word. Daarna kan die aangetaste persoon ook tuis versorg word (buitepasiënt).
antibiotika
Tuberkulose word hoofsaaklik met antibiotika behandel, wat veral effektief in die behandeling van die siekte geblyk het. Dit word antituberkulotika genoem. Aan die begin van die terapie word vier medikasie vir die eerste twee maande as standaard voorgeskryf:
- isoniasied
- rifampisien
- pyrazinamide
- Etambutol
- alternatiewelik: streptomisien
Daarna word twee antituberkulose medisyne, meestal rifampisien en isonisied, vir nog vier maande gegee. As die pasiënt byvoorbeeld ‘n toestand soos MIV het wat die immuunstelsel verswak of terugval, word die duur van die behandeling verleng.
Die behandeling van ingewikkelde tuberkulose kan langer as ‘n jaar duur. Aangesien die medisyne newe-effekte kan hê, word gereelde mediese ondersoeke uitgevoer na belangrike bloedvlakke en orgaanfunksies. Sodoende gee die dokter veral aandag aan die lewer, niere en oë.
kortisoon
As tuberkulose pasiënte is wat meninges, perikardium, peritoneum of byniere het, word dit aanvanklik toegedien deur kortikosteroïede. Dit behoort ‘n oormatige inflammatoriese proses te voorkom.
Anti-hoes medikasie
In die geval van oop pulmonale tuberkulose gee die dokter ook medikasie teen hoes toe. Dit beskerm ook die omgewing, aangesien die pasiënt minder patogene in die lug versprei.
chirurgie
In sommige gevalle misluk terapeutiese tuberkulose terapie onvoldoende of glad nie. Dit is byvoorbeeld die geval met baie groot bronne van ontsteking. Maar selfs met bakteriese stamme wat bestand is teen medisyne, kan chirurgie nuttig wees. Chirurge probeer om die tuberkulêre inflammatoriese fokusse te verwyder.
Meegaande maatreëls
Diegene wat aan tuberkulose ly, moet enigiets vermy wat die verloop van die siekte kan vererger. Dit sluit die verbruik van alkohol en tabak in. Bykomend tot tuberkulose, behandel dokters ook ander toestande wat tuberkulose kan vererger.
Tuberkulose: siekteverloop en prognose
As ‘n pasiënt reg en betyds behandel word, is tuberkulose gewoonlik geneesbaar. Daar is egter enkele faktore wat dit moeilik maak om ‘n kind te behandel.
Verswakte pasiënte
As die pasiënt aan chroniese siektes ly of ‘n verswakte immuunstelsel het, verminder die kanse op tuberkulose. In ernstige gevalle kan daar longbloeding, longkloppering of bloedvergiftiging met ernstige organskade wees.
Galopperende verbruik
Veral gevaarlik is die vinnige dood van die ontstoke longgebiede, die sogenaamde “galopverbruik”. In hierdie geval word die longweefsel geel en breekbaar, en daarom noem professionele persone hierdie proses gevallestudie. As die dooie materiaal vloei (smelt), kan die Tbc-stoof verstrooi word.
Weerstandige patogene
‘N Besondere probleem word voorgestel deur TB-bakterieë wat weerstandig geword het teen medisyne vir tuberkulose. In Duitsland word ongeveer twaalf persent van tuberkulose-gevalle tans veroorsaak deur patogene waarin ten minste een middel teen antibberkulose misluk.
In ongeveer twee persent van die gevalle is die bakterieë selfs bestand teen veelvuldige medisyne. Kenners praat dan van ‘n multi-weerstand. In hierdie ingewikkelde TB moet dokters dan hulpbronne gebruik. Die behandeling duur anderhalf tot twee jaar.
Gebrek aan nakoming
Vir die sukses van die terapie is dit uiters belangrik dat die pasiënt die voorgeskrewe medikasie gereeld en permanent neem, selfs al is die newe-effekte ongemaklik. Andersins sal die patogene nie voldoende gedood word nie en sal weerstand vinniger opbou. As gevolg van die lang duur van die behandeling en die newe-effekte van sommige medikasie, hou sommige pasiënte nie hul behandelingsplan nie.
Isoleer kontakpersone
Dit is veral belangrik om besmette pasiënte vroegtydig te herken en te behandel. In die besonder word kontak met ‘n pasiënt met ‘n oop tuberkulose onmiddellik geïsoleer. Die isolasie word slegs verwyder as drie onafhanklike monsters van die sputum vry is van patogene.
Voorkomende behandeling
Na onbeskermde kontak met ‘n besmette persoon is ‘n voorkomende behandeling met die antituberculosis isoniazid ook nuttig. Hierdie profilakse duur gewoonlik drie tot ses maande, mits die TB-veltoetse misluk het. As die toetsuitslag positief is, sal dit nege maande voorkomend behandel word.
Hierdie maatreëls is veral belangrik vir immuniteitsgebreke, kinders en persone wat in die afsienbare toekoms in hoërisikogebiede reis.
Higiëne maatreëls in kontak met besmette persone
Streng higiëne-maatreëls is belangrik in kontak met pasiënte met openlike tuberkulose. Kontakpersone / verpleegkundiges moet handskoene, toga en ‘n neus- en mondbeskerming dra.
verpligte registrasie
Enige pasiënt wat tuberkulose het en behandeling benodig, word by die departement van gesondheid aangemeld. Daar word persoonlike data geregistreer en geberg. Op hierdie manier moet die verspreiding van die siekte vroeg opgespoor en voorkom word.
Tuberkulose: inenting
In die tuberkulose-entstof word ‘n verswakte stam van mycobacteria in die vel ingespuit. Sedert 1998 word die entstof nie meer deur die Permanente Inentingskommissie in Duitsland aanbeveel nie. Omdat die risiko om besmet te raak baie laag is in hierdie land.
Die entstof beskerm ook nie betroubaar nie. Per slot van rekening vind veral kinders in risikogebiede voordeel daaruit: In die geval van tuberkulose-infeksie is dit minder geneig om siek te word.
Inenting word dus steeds in sommige lande aanbeveel. Lees meer oor hierdie onderwerp in die artikel Tuberculosis – Inenting.
Verdere inligting
riglyne
- S2k-riglyn “Tuberkulose in volwassenheid” van die Duitse Sentrale Komitee vir die Beheer van Tuberkulose e.V. namens die Duitse Vereniging vir Pneumologie en Respiratoriese Geneeskunde e.V.