Sifilis is ‘n aansteeklike siekte. Dit word deur ‘n bakterie veroorsaak en word hoofsaaklik tydens onbeskermde seksuele omgang oorgedra. Tipiese eerste simptome is maagsere van die geslagsorgane en swelling van limfknope. In die verdere verloop kan die bakterieë ernstige organskade veroorsaak en selfs tot die dood lei. Lees alles wat belangrik is oor simptome, infeksie, behandeling en die kanse op die herstel van sifilis!

Vinnige oorsig
- Wat is sifilis? ‘N Bakteriese aansteeklike siekte wat byna uitsluitlik seksueel oorgedra word. Dit word ook stadig, lues venera, harde kans of ‘Franse siekte’ (Maladie française) genoem.
- frekwensie: Die aantal gevalle van sifilis het sedert die laat 1970’s skerp gedaal voordat dit weer in 2001 begin toeneem het. Die meeste pasiënte is mans: in 2012 het meer as tien uit elke 100.000 mans sifilis opgedoen. Die vroue het minder as een uit elke 100.000 geraak.
- simptome: baie veranderlik en afhangend van die stadium van die siekte; aanvanklik pynlose ulkusse op die punt van die toediening van die patogeen en geswelde limfknope; in stadium 2 ‘n verskeidenheid velsimptome; in die derde fase besmetting van interne organe; Fase 4 Inflammasie in die sentrale senuweestelsel (brein en rugmurg).
- besmetting: gewoonlik deur onbeskermde seks, minder gereeld deur direkte kontak met besmette bloed (soos die gesamentlike gebruik van dwelm eetgerei). Boonop kan besmette swanger vroue die patogeen aan die kind oordra (aangebore sifilis).
- behandeling: Antibiotika (verkieslik penisillien)
- voorspel: Vroeë stadiums van sifilis kan gewoonlik met antibiotika genees word. Sonder terapie genees die siekte soms vanself. Maar dit kan ook chronies wees en ernstige orgaanbeskadiging of selfs die dood veroorsaak.
- waarskuwing: Selfs nadat ‘n geneesde infeksie weer met sifilisbakterieë besmet kan word!
Sifilis: simptome
Besmetting met sifilis (langsaam, harde kanker) is asimptomaties by ongeveer die helfte van alle pasiënte. Dit beteken dat die besmette geen klagtes opdoen nie. Die ander helfte van diegene wat besmet is, het sifilis-simptome. Dit kan baie wissel en wissel van pasiënt tot pasiënt.
Sifilis simptome by mans en vroue
Basies kan sifilis simptome sowel vroue as mans beïnvloed. Slegs die punt waarop die eerste teken van die infeksie ontwikkel, wissel: ‘n pynlose, vloeistofsekreterende knobbel. Die klein ulkus ontstaan by die ingangspunt van die sifilispatogeen. By mans is dit gewoonlik op die penis (verkieslik op die glans) en by vroue op die labia.
‘N Ander moontlike geslagsverskil is haarverlies, wat in latere stadiums van die siekte kan voorkom. Daar is aanduidings dat dit meer gereeld by mans voorkom as by vroue.
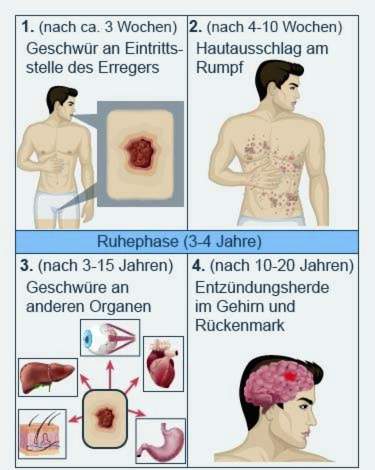
Daarbenewens kom sifilis gewoonlik by beide geslagte voor vier fases, Die eerste twee fases sal ook vroeë sifilis geroep, die laaste twee laat sifilis, Die tydsinterval tussen die individuele stadiums en die erns daarvan kan aansienlik van pasiënt tot pasiënt verskil. Dit kan ook gebeur dat individuele sifilistadiums skaars opgemerk word of selfs heeltemal afwesig is.
Sifilis simptome in die 1ste stadium
Die eerste teken van sifilis verskyn gemiddeld drie weke na die infeksie: op die punt van die toediening van die patogeenvorms klein, sterk ulkus, Dit word ‘ulcus durum’ of ‘primêre effek’ genoem. Soos hierbo genoem, word die klein knoppie by mans gewoonlik op die penis en by vroue op die labia of in die vagina aangetref. Op hierdie punte veroorsaak dit min of geen pyn nie.
Mense wat sifilis opdoen via orale seks, ontwikkel die ulkus dikwels op die lippe, in die mondholte of in die keel. By ‘n infeksie via anale omgang vorm dit op die anus of in die rektum. Hierdie sifilis knoppies buite die geslagsarea kan pynlik wees.
Aanvanklik is die knoop ‘n klein, rooierige vlek. Binne ‘n week of twee ontwikkel dit tot ‘n skerp gedefinieerde, plat ulkus. Dit is gelerig en het ‘n growwe randmuur. Dit skei dikwels ‘n kleurlose vloeistof uit wat baie sifilispatogene bevat. Dit is dus baie aansteeklik.
Oor die volgende weke swel die limfknope in die omgewing van die ulkus. Hulle beseer nie en voel hard.
Die ulkus by die ingangspunt van die sifilispatogeen genees spontaan (vanself) binne vier tot ses weke. Swelling van limfknope kan maande duur. Sonder behandeling kan die eerste fase van sifilis (primêre stadium) na die volgende stadium vorder.
Sifilis simptome in die 2de stadium
Ongeveer vier tot tien weke na die infeksie kan die tweede fase van sifilis (sekondêre stadium) voorkom. Dit gebeur wanneer die patogeen deur die bloed en limfkanale in die liggaam versprei.
Aanvanklike sifilisimptome op hierdie stadium is griepagtige kwale soos Koors, moegheid, hoofpyn, spier- en gewrigspyn, Meer ontwikkel swaar limfknope swelling.
In die verdere kursus vorm a uitslag (Exanthem), wat baie veranderlik kan wees: vertoon gewoonlik eerste effens rooierige, jeukerige kolle, veral op die stam. Na ‘n paar dae kan vlekke tot taai knoppies (papules) ontwikkel. Hulle kan, soos die maagsere, oopgaan en nat word. Die lekkende vloeistof is weer baie besmet.
Aan die onderkant van die nek, nadat die vel genees het, verdwyn die kleurpigmente van die vel (depigmentasie). Rug bly die bleek “Kraag van Venus“.
Moontlike sifilis simptome in hierdie tweede stadium van die siekte is ook Mukosale veranderinge in die mondholte: Dit kan verskillende gedenkplate vorm (rooi, gevou, witterig, ens.). Daarbenewens het die Swel amandels.
In die anus vorm dit soms vorm plat, lobulêre weefselgroei.
Baie pasiënte begin met die Hare op plekke om te misluk, Dokters noem dit Alopecia syphilitica.
Alhoewel die tweede fase van sifilis deur die vel en slymvliese bevoordeel word, word alle orgaanstelsels deur die siekte beïnvloed! Dit kan byvoorbeeld uitgedruk word in bloedarmoede, swelling in die lewer en hoofpyn.
Die sifilisimptome van die tweede fase (sekondêre stadium) kan verval na ‘n paar wekesonder om spore (soos littekens) agter te laat. Maar u kan verskeie kere terugkeer (Herhaling = herhaling, terugval). Die simptome word van tyd tot tyd minder uitgespreek, en die vel simptome word toenemend beperk tot ‘n kleiner area.
Rusfase (latency)
Na die tweede fase van sifilis kan die siekte a langer stilstand kom. Dit kan tot tien jaar duur (dit duur gemiddeld drie tot vier jaar). Daar is geen simptome van sifilis gedurende hierdie tyd nie. Die patogeen is nog steeds in die liggaam, en daar is steeds ‘n risiko vir infeksie. Op ‘n sekere punt kan die sifilis weer uitbreek – nou as die sogenaamde laat sifilis (3de en 4de fase).
Sifilis simptome in die derde fase
Die derde of tersiêre stadium word gekenmerk deur simptome van sifilis, wat nie net die vel en slymvliese kan beïnvloed nie, maar ook interne organe (soos skelet, senuweestelsel, oë, ens.). Oral in die liggaam kan nou geroep word tandvleis ontstaan. Dit is stadig groeiende knoppies wat een of meer maagsere kan breek en vorm. Die weefsel in die ulkus sterf gewoonlik af (nekrose).
Die naam “tandvleis” kom van die feit dat die weefselknope ‘n dun, stringige (rubberagtige) en inflammatoriese afskeiding bevat.
Dit is veral gevaarlik as die sifilis die Muur van die hoofslagaar (aorta) beskadig, Dokters hier praat van “mesaortitis luica”. Dit kan ‘n Wandaussackung (aneurisme) vorm. Op hierdie punt is die aortawand baie dun en kan dit maklik bars. Dan is daar lewensgevaar! Die aorta dra baie bloed. As dit breek, kan u binne ‘n kort tydjie bloei. Dit kan selfs dekades ná die infeksie met sifilis gebeur.
Fase 4 sifilisimptome
As die sifilis nie behandel word nie, kan dit ongeveer tien tot twintig jaar duur na infeksie Inflammasies in die sentrale senuweestelsel (Brein en rugmurg) ontwikkel. Dan praat ‘n mens van Neurolues of Neurosyphilis. Die simptome van sifilis hang af van watter deel van die brein en / of rugmurg geraak word.
Dit kan ook in ‘n besmetting van die Rückenmar Nadenke misluk en die Bewegingskoördinasie versteur wees. ook paresthesias (soos die tinteling van die vel), steekpyn ook in onderbuik en bene impotensie moontlik is. Daarbenewens kan baie pasiënte leegmaak benodig Beheer nie meer die blaas en derm nie.
Sommige sifilis pasiënte ontwikkel breinvliesontsteking met skade aan die kraniale senuwees. Dit is wat dokters ‘sifilitiese meningitis’ noem. Moontlike gevolge is dit byvoorbeeld gevoelloosheid, duiseligheid, Verlamming van die oogspiere en versteurde visie.
Die sifilispatogene besmet die brein, wat lei tot ‘n chroniese progressiewe enkefalitis (enkefalitis). Dit word genoem Progressiewe verlamming en kan ‘n verskeidenheid simptome veroorsaak. Die slagoffers wys byvoorbeeld Veranderings in haar persoonlikheidontwikkel Konsentrasie en geheue versteurings en geleidelik word dienooreenkomstig. verlamming is moontlik sowel as epileptiese aanvalle, drogbeelde en depressie, Sonder behandeling lei progressiewe verlamming tot die dood binne vier tot vyf jaar.
Kongenitale sifilis: simptome
Baie babas wat met sifilis in die baarmoeder besmet is, sterf tydens swangerskap (Miskraam, geboorte) of kort na geboorte. Ander word voortydig gebore (voortydige geboorte).
Besmette pasgeborenes is aanvanklik dikwels onopvallend, Sifilis simptome kom selde na geboorte voor, soos asemhalingsprobleme (neonatale respiratoriese sindroom), swelling van die weefsel (edeem), vergrote lewer en milt, geelsug, bloedarmoede en velomstandighede.
Baie van die klein pasiënte toon tekens van sifilis vanaf die derde tot die tiende week van die lewe. Dit sluit in:
- Koors en geswelde limfknope
- veranderlike velletsels (gewoonlik op palms en voetsole) en slymwere
- breëbasis, wratvormige velopstygings (condylomata lata), veral in die velvoue (anale en geslagsgebied, oksels, ens.)
- Weefselswelheid (oedeem)
- Vergroting van die lewer
- Vergroting van die milt
- geelsug
- bleekheid
- punktuasie van vel vel (petechiae)
- Inflammasie van die neusmukosa (rinitis, “koud”)
- Intestinale ontsteking (enteritis)
- Laringitis (laringitis)
- Verminder drink op bors of bottel
‘n meningitis (Meningitis) as gevolg van aangebore sifilis (syfilis connata of syfilis connata) manifesteer gewoonlik tussen die 3de en 6de maand van die lewe (weiering om te drink, te huil of te blaas, asemhalingsversteuring, ens.). Verdere tekens dat sifilis die sentrale senuweestelsel beïnvloed het, is byvoorbeeld aanvalle en “hidrokefalie“(Hydrocephalus).
Al hierdie sifilisimptome by pasgeborenes en babas word ” genoem.Lues connata precoxSonder behandeling gaan die siekte vroeër of later na die volgende fase van die siekte na die tweede lewensjaar (“Lues connata tarda“):
Daar is nou Sifilis tekens op verskillende organe op. Enkele voorbeelde:
- “Saalneus” sowel as veranderinge aan die verhemelte, voorkop en skenkels, swelling by die kniegewrigte
- Hornontsteking in die oë (met fotofobie, oogpyn en gesigsprobleme tot blindheid)
- Doofheid of doofheid
- Misvormings van die tande (“vat tande”)
- klein krake in die vel en slymvliese (ragades), soos geskeurde hoeke van die mond
- Beslagleggings, verlies van kraniale senuwees, ens. In geval van senuweestelsel
In hierdie stadium is sifilispasiënte nie meer aansteeklik nie.
Sifilis: besmetting en oorsake
Die oorsaak van die sogenaamde Franse siekte is die bakterie Treponema pallidum, Dit sal veral met onbeskermde omgang van een besmette persoon na ‘n ander. Ook deur orale en anale omgang is ‘n sifilis-infeksie moontlik. Mense wat gereeld wisselende seksmaats het, is veral in gevaar.
Die sifilisbakterieë kan ook bloot soen oorgedra word. Dit kan byvoorbeeld gebeur as die pasiënt ‘n klein blaas / ulkus in die mondholte het en die maat ‘n klein besering in die slymvlies het.
Ook ‘n sifilis-oordrag is moontlik besmette bloed in ‘n bloedoortapping. In Duitsland ondergaan alle bloedprodukte egter ‘n sifilis-toets voordat dit aan ‘n pasiënt gegee word. In hierdie land dreig hierdie manier omdat daar geen risiko vir infeksie is nie.
Vir dwelmverslaafdes is daar ‘n ander moontlikheid van infeksie: u kan besmet raak met sifilis as hulle besmet is met die spuit toerusting (soos naalde) en kom dus in direkte kontak met besmette bloed.
Daar is ook een aangebore vorm van sifilis (Syphilis connata of aangebore sifilis): Swanger vroue wat met sifilis besmet is, kan die patogeen vanaf die 5de maand van swangerskap aan die ongebore baba oordra. Hierdie risiko is veral hoog in die vroeë stadiums van siektes. As die vrou slegs tydens swangerskap besmet is, gaan die patogeen byna altyd na die ongebore kind oor.
Sifilis en MIV kom gereeld saam voor. Dit is te wyte aan die feit dat die velsere in die vroeë sifilisstadia maklike toegangsportaal vir die VIGS-patogeen is. Albei siektes kan mekaar in hul loop negatief beïnvloed.
Sifilis: inkubasietydperk
Inkubasietyd is die tydsinterval tussen die infeksie met ‘n patogeen en die voorkoms van die eerste simptome. By sifilis kan hierdie periode tussen tien en 90 dae duur. Die siekte breek egter gemiddeld binne twee tot drie weke uit.
Duur van infeksie
Fase 1-pasiënte is baie aansteeklik. Ietwat laer is die risiko van infeksie in die tweede sifilisstadium. Vanaf die derde fase van die siekte is die risiko nie langer dat pasiënte ander mense met die sifilispatogeen sal besmet nie.
Sifilis: behandeling
Sifilis-terapie kan dikwels op buitepasiënt-basis gedoen word. Soms is behandeling in die hospitaal egter noodsaaklik. Dit geld veral in Neurolues (neurosyphilis) en aangebore sifilis.
Sifilis word gewoonlik geassosieer met penisillien (Bensatienbenzylpenicillin). Die patogeen is baie sensitief vir hierdie antibiotikum en het nog nie weerstandig (ongevoelig) geword nie. Die duur en dosis van die antibiotiese behandeling hang af van die stadium van die siekte:
Op een vroeë sifilis (die eerste en tweede fase van die siekte) spuit die dokter die pasiënt gewoonlik Enkele dosis penicillien, Diegene wat die aktiewe bestanddeel nie kan verdra nie, sal ‘n ander antibiotikum kry. Dikwels dan, byvoorbeeld Tablette met doksisiklien of eritromisien voorgeskryf. Dit moet twee weke lank elke dag geneem word. Alternatiewelik, in hierdie vroeë stadiums van sifilis, die antibiotikum Ceftriaxone as ‘n kort infusie meer as 10 dae een keer per dag toegedien word.
‘n laat sifilis (behalwe neurosifilis) word ook verkieslik met penicillien behandel. Maar dan is jy drie penisillien inspuitings elk met tussenposes van ‘n paar dae nodig. Weereens, in geval van onverdraagsaamheid teenoor een nog ‘n antibiotikum word vermy (doksisiklien, eritromisien, keftriaksoon). Die duur van die behandeling is dan langer as vir voortydige sifilis (bv. Doksisiklien-tablette oor 28 dae).
Op een neurosifilis selfs hoër dosisse antibiotika en hospitaalbehandeling is nodig. Die pasiënt is meestal twee weke daagliks hoë dosis penisillien direk in ‘n aar geadministreer. Vir penisillien onverdraagsaamheid kan keftriaksoon (as ‘n infusie) of doksisiklien (in tabletvorm) gegee word.
Daarbenewens word individuele simptome van neurosifilis spesifiek behandel. Die dokter kan byvoorbeeld epileptiese aanvalle met antispasmodiese middels verlig.
Alhoewel sommige pasiënte kan bewys dat die sifilispatogeen die sentrale senuweestelsel beïnvloed het, is daar geen simptome nie. Hierdie asimptomatiese neurosyphilis word egter behandel sowel as een wat ongemak veroorsaak.
Newe-effek van die terapie
Van die tweede fase van sifilis ontvang pasiënte een keer voor die eerste antibiotiese dosis kortisoon, Vanaf hierdie stadium van die siekte is die aantal sifilispatogene in die liggaam so groot dat die antibiotiese terapie, die sg. Jarisch-Herxheimer reaksie kan sneller:
As gevolg van die antibiotiese behandeling disintegreer groot hoeveelhede sifilisbakterieë in ‘n kort tydjie. Die liggaam kan baie gewelddadig reageer op die vrygestelde bakterie-gifstowwe (gifstowwe). Binne twee tot agt uur nadat hulle die antibiotika ontvang het, kry diegene wat geraak word koors, kouekoors en hoofpyn. Daarbenewens kan nuwe veluitslag voorkom en bestaande uitslag vererger.
Hierdie Jarisch-Herxheimer-reaksie kom eers by die eerste toediening van penisillien voor. Dit kan voorkom word as ‘n kortisoon ‘n halfuur of selfs voor die antibiotikum gegee word.
Gereelde ondersoeke
Die sukses van sifilisbehandeling word tydens verskeie opvolgbesoeke gemonitor. Met sekere tussenposes (elke paar maande) sal die behandelende dokter die bloed van die pasiënt ondersoek na die tipe en hoeveelheid teenliggaampies teen die sifilispatogeen. By neurosifilis moet die serebrospinale vloeistof (CSF) ook ondersoek word. Pasiënte leer by hul dokter hoe gereeld en met watter intervalle ondersoeke in individuele gevalle gedoen word.
Saam behandel vennote
Syfilis pasiënte kan ander mense besmet tot die derde stadium van die siekte, veral tydens omgang. Daarom moet alle seksmaats van die voorafgaande drie maande in die eerste sifilisfase deur ‘n dokter in kennis gestel word, ondersoek word en, indien nodig, met antibiotika behandel word. Vir die fase 2 of vroeëfase (latensie) sifilis word dieselfde die afgelope twee jaar aanbeveel vir alle seksmaats.
Sifilis-terapie by swanger vroue
In alle stadiums van die siekte moet sifilis tydens swangerskap gebruik word penisillien behandel word.
As die vrou ‘n penisillienallergie het, beveel dokters dit aan spesifieke immunoterapie (Hiposensitisering): Die pasiënt kry geleidelik toenemende hoeveelhede penicillien (begin met ‘n baie klein dosis). Dus raak haar hipersensitiewe immuunstelsel stadigaan daaraan gewoond.
Baie ander antibiotika vir sifilisbehandeling is nie geskik tydens swangerskap nie. Sommige kan die ongebore baba (soos doksisiklien) in gevaar stel, ander kan die lewer beskadig en gestose (“swangerskapsvergiftiging”) (eritromisien-estolaat) veroorsaak. In uitsonderlike gevalle kan sifilis tydens swangerskap met die antibiotiese ceftriaxone behandel word.
Terapie van aangebore sifilis
Pasgeborenes wat met sifilis gebore is, ontvang twee weke lank penisillien direk in ‘n aar. As die baba ook met MIV besmet is, kan die antibiotika langer gegee word.
Sifilis: ondersoeke en diagnose
As daar vermoed word van sifilis, versamel die dokter eers die mediese geskiedenis van die pasiënt (anamnese). Hy gee onder meer ‘n gedetailleerde weergawe van die simptome wat voorkom, vra hoe lank dit al bestaan het en of daar voor- of onderliggende siektes (soos MIV-infeksie) is. Daarbenewens ondersoek die dokter die seksuele lewe van die pasiënt. So ongemaklik as sulke vrae is vir sommige mense wat geraak word – die dokter het die inligting nodig om so vinnig as moontlik die regte diagnose te kan maak.
In die volgende stap probeer die dokter die sifilispatogeen direk of indirek bewys:
In die vroeë stadiums is die bakterieë in groot hoeveelhede in die vloeistofAfskeiding van velswere te ontdek. ‘N Spesiale mikroskopietegniek word gebruik (donkerveldmikroskopie).
Spesifieke teenliggaampies in die bloed kan opgespoor word nadat die patogeen die bloedstroom binnegekom het. Hiervoor siftingstoets Verskeie toetsmetodes word gebruik, byvoorbeeld die Treponema pallidum hemagglutinasietoets (TPHA). Hy toon twee tot drie weke na die infeksie ‘n positiewe resultaat, wat gewoonlik ‘n leeftyd duur. Dan is dit baie waarskynlik dat die pasiënt sifilis het.
Syfilis vinnige toetse is ook geskik as ‘n siftingstoets vir spesifieke teenliggaampies teen die patogeen.
Die resultaat van siftingstoetse is nie honderd persent seker nie. Selfs al blyk dit positief te wees, is dit hoekom bevestigende toets met ‘n ander metode (soos ‘n fluorescentie Treponema-teenliggaam-absorpsietoets, FTA-ABS-toets).
As die diagnose van “sifilis” vasgestel word, moet die dokter nog uitvind of dit ‘n ou infeksie of ‘n aktiewe infeksie is wat behandeling benodig. Dit is die geskikte VDR toets (Geslagsiekte Research Laboratory-toets). Dit bespeur teenliggaampies wat die immuunstelsel vorm in sifilis, maar ook in ander siektes (soos malaria, MIV). ‘N Positiewe toetsuitslag is dus gewoonlik ‘n aanduiding van weefselvernietiging en inflammatoriese prosesse. As sifilis bevestig word, kan die toets iets sê oor die siekte-aktiwiteit.
‘N Sifilis-infeksie kan weer aktief raak na ‘n lang simptoomvrye rusfase (latencyfase) en ongemak veroorsaak (heraktivering). Aan die ander kant kan u weer besmet word met sifilis na ‘n suksesvolle genesde infeksie (herinfeksie). Uit die resultate van die teenliggaampies kan nie bepaal word of dit ‘n heraktivering of herinfeksie is nie.
As ‘n neurosifilis vermoed word, sal die dokter ook een word Voorbeeld van serebrospinale vloeistof verwyder (CSF). Dit word in die laboratorium getoets vir spesifieke teenliggaampies teen Lues-bakterieë.
Dikwels lei die dokter nog steeds verdere ondersoeke deur. Hulle dien onder meer om comorbiditeite uit te sluit. Sommige sifilispasiënte ly byvoorbeeld nog aan ander seksueel oordraagbare siektes, soos MIV, hepatitis B of chlamydia.
Sifilis word in kennis gestel
Dokters moet enige bewyse van die sifilispatogeen by die verantwoordelike departement van gesondheid aanmeld. Dit geld sowel vir die direkte opsporing (smeer van velswere) as die indirekte opsporing (spesifieke teenliggaampies teen sifilisbakterieë). Die naam van die pasiënt word nie aan die departement van gesondheid gegee nie.
Sifilis: siekteverloop en prognose
Antibiotika is baie effektief in sifilis: danksy hierdie middels is die eerste twee stadia van die siekte bykans 100 persent geneesbaar. Selfs in die derde fase kan die penisillienterapie die infeksie in die meeste gevalle genees. Die bestaande orgaanbeskadiging kan egter meestal nie omgekeer word nie.
Sonder behandeling genees sifilis spontaan by ongeveer elke derde pasiënt (vroeë stadiums). By die ander vorder die siekte en word dit chronies. In gevorderde stadiums word organe permanent beskadig. Ongeveer elke tiende pasiënt sterf aan onbehandelde sifilis.
By MIV-pasiënte is sifilis dikwels atipies en erger as by MIV-negatiewe pasiënte. Daarbenewens ontwikkel hulle meer gereeld neurosyphilis.
Sifilis: voorkoming
U kan veral sifilis voorkom Veilige seks: Gebruik altyd kondome tydens seksuele omgang. In orale seks word aanbeveel dat u ‘n serp gebruik om te voorkom teen sifilis en ander seksueel oordraagbare siektes.
Sulke beskermingsmaatreëls is veral belangrik as iemand die seksmaat gereeld verander. U kan die risiko van sifilis aansienlik verminder, maar dit nie heeltemal uitskakel nie. Die sifilispatogeen kan naamlik ook oorgedra word deur te soen of bloot aan te raak, byvoorbeeld wanneer die besmette persoon mondsere het en die maat klein vel- of slymvliesbeserings het.
Daar moet ook aandag gegee word aan items en materiale wat saam met die Bloed of aansteeklike uitslag van sifilis pasiënte in die vroeë stadiums. Dit is byvoorbeeld spuite, handdoeke en verbande. Hulle moet nie hergebruik word nie. In normale sosiale kontak, maar geen spesiale voorsorgmaatreëls (ontsmetting, ens.) Is nodig nie – sifilis pasiënte moet nie vermy word nie!
As deel van die prenatale sorg Die bloed van die verwagtende moeder word onder meer ondersoek vir sifilis. As die toets positief is, moet die swanger vrou dadelik met penisillien behandel word. Die antibiotikum bereik ook die kind deur die plasenta. Dit word dus behandel. Dit kan ‘n kinderlike infeksie voorkom of ten minste bekamp.
Ook die bloed van bloedskenkers word een sifilisToets om oordrag deur bloedoortappings te vermy.
Verdere inligting
riglyne:
- Riglyn “Diagnose en behandeling van sifilis” van die Duitse STI-vereniging e. V. (2014)