Die term leukemie verwys na verskillende kankers van die bloedvormende stelsel (“bloedkanker”). Almal het gemeen dat ontaard witbloedselle (leukosiete) onbeheerbaar vermeerder. Die naam suggereer dit: ‘leukemie’ beteken ‘wit bloed’. Lees hier meer oor die simptome, oorsake, behandeling en prognose van leukemie!
Leukemie: kort oorsig
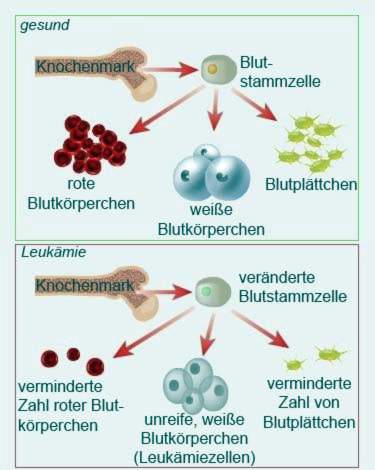
- Wat is leukemie? Groep kankers van die hematopoietiese stelsel. Ook genoem “bloedkanker” of “leucosis”.
- Algemene vorme: Akute myeloïde leukemie (AML), akute limfoblastiese leukemie (ALL), chroniese myeloïde leukemie (CML), chroniese limfositiese leukemie (CLL, eintlik ‘n vorm van limfklierkanker)
- Moontlike simptome: Moegheid en moegheid, verminderde werkverrigting, vinnige uitputting, velverligting, neiging tot bloeding en kneusplekke (hematoom), neiging tot infeksies, koors van onduidelik oorsprong, gewigsverlies, nagsweet ens.
- frekwensie: Jaarliks kry 13.700 mense in Duitsland leukemie op, gewoonlik tussen 60 en 70 jaar oud. Mans is effens meer aangetas as vroue. Ongeveer vier persent van die pasiënte is kinders onder die ouderdom van 15.
- Behandeling opsies: afhangende van die tipe en stadium van leukemie; bv Chemoterapie, tyrosinkinase-remmers, interferone, monoklonale teenliggaampies, radioterapie, stamseloorplanting ens.
- voorspel: Akute leukemie is dikwels geneesbaar as dit vroegtydig opgespoor en behandel word. In chroniese leukemie kan terapie die oorlewing van baie pasiënte verleng. Genesing is hier hoogstens moontlik deur ‘n hoë-risiko stamseloorplanting.
Leukemie: simptome
Leukemie kan skielik manifesteer met simptome en vinnig loop. Dokters praat dan van akute leukemie, In ander gevalle ontwikkel die bloedkanker stadig en stadig. Dan is dit ‘n vraag chroniese leukemie.
Akute leukemie: simptome
Die simptome van akute leukemie ontwikkel relatief vinnig. Simptome van akute limfoblastiese leukemie (ALL) en akute myeloïde leukemie (AML) sluit in:
- verminderde doeltreffendheid
- aanhoudende koors
- nag sweet
- moegheid
- gewigsverlies
- Been- en gewrigspyn (veral by kinders met ALLES)
Die liggaam van die pasiënt produseer groot hoeveelhede onvolwasse witbloedselle (Leukosiete). Dit verplaas die gesonde bloedselle, oftewel volwasse leukosiete, rooibloedselle (eritrosiete) en plaatjies (trombosiete). Dit veroorsaak meer tekens van leukemie. Net so is die gebrek aan rooibloedselle anemie (Bloedarmoede). Die slagoffers ly byvoorbeeld onder:
- bleekheid
- hartkloppings
- kortasem
- duiseligheid
Die gebrek aan bloedplaatjies by akute leukemie veroorsaak dit dikwels verhoogde bloeding neiging, Pasiënte het byvoorbeeld bloed- en neusbloeding. As dit beseer word, neem dit langer as gewoonlik vir ‘n wond om op te hou bloei. Daarbenewens word die pasiënte verhoog kneusplekke (Hematoom) – nog ‘n tipiese teken. In die geval van ‘n ernstige tekort aan plaatjies (trombositopenie), kom rooi bloeding voor in die vel genaamd petechiae.
Leukemie kan ook infeksieverdediging verswak. Gevolglik ly pasiënte gereeld hardnekkige infeksies soos slegte genesing van inflammasie in die mondholte. Die rede: die liggaam van die pasiënt het te min funksionerende witbloedselle – en dit word gewoonlik gebruik om infeksie te voorkom. Die immuunstelsel in leukemie word dus in die algemeen verswak.
Ander moontlike simptome van leukemie is:
- pynlose geswelde limfknope
- vergrote lewer en milt
- uitslag
- gingival oorgroei
Chroniese leukemie: simptome
Chroniese leukemie begin verraderlik. In die eerste maande of selfs jare het baie pasiënte geen klagtes nie. Sommige meld slegs algemene simptome, soos moegheid en verminderde prestasie. Dit word gewoonlik nie erken as tekens van leukemie nie. Daarom gaan die meeste pasiënte nie na die dokter nie. Dit is slegs op ‘n gevorderde stadium dat chroniese leukemie simptome ontwikkel wat soos ‘n akute verloop lyk.
By die Chroniese myelogene leukemie (CML) Daar is drie fases waarin die siekte toenemend aggressief raak. Dit word ook getoon deur die tekens van leukemie:
- Chroniese faseHier is die aantal witbloedselle abnormaal verhoog (leukositose) en die milt word vergroot (miltmegali). Laasgenoemde kan ‘n gevoel van druk in die linker boonste buik veroorsaak. Ander leukemie simptome op hierdie stadium sluit in moegheid en verminderde prestasie.
- Versnellingsfase (oorgangsfase): Die aantal leukosiete neem steeds toe. Terselfdertyd neem die aantal rooibloedselle en bloedplaatjies af. Tipiese simptome van CML is huidverbleiking, hartkloppings, kortasem en gereelde bloeding in die neus en tandvleis. Nagsweet en koors kan ook voorkom. Die lewer word toenemend vergroot.
- Ontploffingskrisis (ontploffing): In hierdie laaste stadium van die siekte stel die beenmurg groot hoeveelhede onvolwasse voorgangers van bloedselle (genaamd myeloblaste en promielociete) in die bloed vry. Dit veroorsaak simptome soortgelyk aan dié van akute leukemie. Die meeste pasiënte sterf binnekort.
die Chroniese limfositiese leukemie (CLL) vorder ook stadig. Daarom is die term “leukemie” in hul naam. Eintlik is dit nie ‘n bloedkanker nie, maar ‘n spesiale vorm van limfoom (kwaadaardige limfoom).
Oorsig van vorme van leukemie
Die vier hoofvorme van leukemie is:
|
leukemie vorm |
opmerkings |
|
Akute myeloïde leukemie (AML) |
– begin skielik en vorder vinnig – mees algemene akute leukemie – Ongeveer die helfte van die pasiënte is ouer as 70 jaar |
|
Chroniese myeloïde leukemie (CML) |
– stadige, geleidelike kursus (behalwe in die laaste fase: ontploffingskrisis) – gemiddelde ouderdom van aanvang op 50 tot 60 jaar – Baie skaars by kinders |
|
Akute limfositiese leukemie (ALL) |
– begin skielik en vorder vinnig – Die algemeenste vorm van leukemie – v.a. by kinders (ALLE is die algemeenste vorm van kanker by kinders); volwasse pasiënte meestal ouer as 80 jaar |
|
Chroniese limfositiese leukemie (CLL) |
– stadige, geleidelike kursus – die algemeenste leukemie by volwassenes; gemiddelde ouderdom van aanvang op 70 tot 75 jaar – is nie een van die ‘regte’ leukemie nie, maar wel aan limfklierkanker (kwaadaardige limfoom) |
Daar is ander soorte leukemie, maar dit is baie skaars. ‘N Voorbeeld is harige selleukemie.
Die sg. Verwant aan die leukemie myelodysplastiese sindrome (MDS), Dit is ook chroniese siektes van die beenmurg, en word gevorm in die onvoldoende funksionerende bloedselle. Die simptome is soortgelyk aan chroniese myelogene leukemie. Maar hulle is aanvanklik minder uitgesproke. By ongeveer 25 tot 30 persent van die pasiënte lewer die myelodysplastiese sindroom vroeër of later ‘n volledige leukemie, naamlik akute myeloïde leukemie.
Myeloïde leukemie
Myeloïde leukemie word veroorsaak deur die sogenaamde myeloïde voorloper selle in die beenmurg. Van hierdie voorgeselle ontwikkel gewoonlik gesonde rooibloedselle, bloedplaatjies en granulosiete en monosiete. Die laaste twee is subgroepe witbloedselle.
As myeloïde voorloper selle ontaard en onbeheerbaar begin groei, ontwikkel myeloïde leukemie. Afhangend van hul kursus, onderskei dokters die Akute myeloïde leukemie (AML) en die Chroniese myeloïde leukemie (CML), Albei soorte bloedkanker kom veral by volwassenes voor. Die AML is aansienlik meer algemeen as die CML.
Lees meer oor die twee vorme van myeloïde bloedkanker in die artikel Myeloïde leukemie.
Limfatiese leukemie
Limfkemiese leukemie is gebaseer op ander bloedselle voorgangers as myeloïde bloedkanker: die sogenaamde limfatiese voorgeboorteselle ontaard hier. Uit hulle teen die limfosiete. Hierdie subgroep witbloedselle is baie belangrik vir die spesifieke (spesifieke) verdediging teen vreemde stowwe en patogene (spesifieke immuunverdediging).
Weereens, daar is sprake van afhangende van die siekte van Akute limfatiese leukemie (ALL) of Chroniese limfositiese leukemie (CLM), ALL is die algemeenste vorm van bloedkanker by kinders en adolessente. In teenstelling daarmee kom CLL meestal in volwassenheid voor. Dit word slegs ‘leukemie’ (bloedkanker) genoem omdat dit verloop. Eintlik is die CLL ‘n vorm van limfklierkanker – dit is een van die sogenaamde nie-Hodgkin-limfoom.
Meer oor hierdie twee kankers kan gevind word in die artikel Limfatiese leukemie.
Haarcelleukemie
Harige selleukemie (of harige selleukemie) is ‘n baie seldsame kanker. Vir hulle geld dieselfde as vir die chroniese limfositiese leukemie: Die naamgedeelte “leukemie” dui slegs aan dat die siekte soos bloedkanker is. Dit word egter toegeskryf aan limfklierkanker (meer presies: nie-Hodgkin-limfoom).
Die naamgedeelte “haarselle” kom van die feit dat die kankerselle harige verlengings het.
Harige selleukemie kom slegs in volwassenheid voor. Mans val aansienlik meer gereeld as vroue voor. Die chroniese siekte is nie baie aggressief nie. Die meeste pasiënte het ‘n normale lewensverwagting.
U kan alles oor hierdie kanker lees in die artikel Harige selleukemie.
Leukemie by kinders
Leukemie is veral ‘n siekte by volwassenes: dit is ongeveer 96 persent van alle pasiënte. As leukemie by die kind ontwikkel, is dit byna altyd akute limfoblastiese leukemie (ALL). Die tweede plek is akute myeloïde leukemie (AML). Chroniese leukemie is baie skaars by kinders.
As akute bloedkanker by die kind opgespoor en vroeg behandel word, is die kans op herstel goed. In vergelyking, is akute leukemie by volwassenes meer ‘n swak prognose.
U kan alles oor bloedkanker by kinders uitvind in die artikel oor leukemie by kinders.
Leukemie: behandeling
Die leukemie-behandeling word individueel aangepas vir elke pasiënt. Verskeie faktore speel hier ‘n rol. Benewens die ouderdom en algemene gesondheidstoestand van die pasiënt, is dit bowenal die verloop van die siekte (akuut of chronies).
Akute leukemie: behandeling
So gou moontlik na die diagnose “Akute leukemie” pasiënte met ‘n chemoterapie begin. Dit word beskou as die belangrikste terapie vir akute bloedkanker. Die pasiënt ontvang spesiale medisyne, sogenaamde sitostatika (chemoterapeutiese middels). Dit voorkom dat kankerselle (en ander vinnig-verdelende selle) groei. Die beskadigde selle kan nie verder vermenigvuldig nie. Dit word dan herken deur die liggaam se eie beheermeganismes en geteiken word ontbind.
Die meeste is die Sitostatika as infusie direk in ‘n aar toegedien word (as ‘n infusie), maar soms ook as tablette ingeneem. Dit kan individueel of in kombinasie sowel as in verskillende dosisse gegee word. Dit laat chemoterapie individueel aanpas by elke pasiënt. Die behandeling vind ook plaas in siklusse: Die pasiënt ontvang die sitostatika een dag of ‘n paar dae in ‘n ry. Dit word gevolg deur ‘n behandelingsonderbreking (dae tot maande) voordat ‘n nuwe siklus begin word. Die meeste kankerpasiënte ontvang gemiddeld vier tot ses sulke chemoterapisiklusse.
Basies vind akute leukemieterapie in drie fases plaas, wat maande en jare kan duur:
- induksie terapie: Pasiënte hier ontvang sterk chemoterapie wat daarop gemik is om soveel as moontlik van alle kankerselle uit te skakel en die ernstige simptome te verlig. Die behandeling word gewoonlik in die hospitaal uitgevoer.
- konsolidasie terapie: Dit is ontwerp om die sukses van induksieterapie te “stol”. Baie pasiënte ontvang aangepaste chemoterapie om die oorblywende kankerselle uit te skakel.
- onderhoud behandeling: Die doel hier is om die sukses van die behandeling te stabiliseer en om terugval (herhaling) te voorkom. Die onderhoudsterapie kan baie anders ontwerp word van pasiënt tot pasiënt. Sitostatika word gereeld vir ten minste een jaar in tabletvorm gegee.
Induksie terapie kan so suksesvol wees dat feitlik geen kankerselle in die bloed en beenmurg van die pasiënt opgespoor kan word nie. Dokters praat dan van ‘n remissie. Dit beteken nie dat die leukemie genees word nie. Dit is moontlik dat individuele kankerselle nog oorleef het. Daarom is verdere terapiestappe (konsolideringsterapie) nodig.
Na die onderhoudsterapie word die nasorg aan: bloed en beenmurg van die pasiënt word gereeld ondersoek. As dit by ‘n terugval kom, kan die kankerselle vroeg op hierdie manier opgespoor word. Daarbenewens gaan nasorg oor die behandeling van newe-effekte en langtermyn-gevolge van vorige chemoterapieregime.
Verdere terapie-opsies
Soms is eenstamsel ook deel van die leukemie-behandeling. Die stamselle is die “moederselle” wat al die bloedselle in die beenmurg (lewenslank) uitmaak. Voor die oorplanting vernietig hoë dosis chemoterapie (en moontlike bestraling van die hele liggaam) feitlik al die beenmurg van die pasiënt en (hopelik) alle kankerselle. Daarna kry die pasiënt gesonde stamselle soos in ‘n oortapping. Die selle vestig hulle in die medulêre holtes van die bene en produseer nuwe, gesonde bloedselle.
By die meeste leukemie word stamselle oorgedra vanaf ‘n gesonde skenker (Allogene stamseloorplanting). Selde is dit die pasiënt se eie stamselle wat voor hom verwyder is voor beenmurg vernietiging (Outologiese stamseloorplanting). Die behandelingsmetode is veral nuttig as ander behandelings (veral chemoterapie) nie effektief is nie of as die pasiënt terugval.
Baie pasiënte met akute limfoblastiese leukemie (ALL) kry een bykomend tot chemo radioterapie, Aan die een kant word die kop as ‘n voorsorgmaatreël bestraal, aangesien die kankerselle die brein meer gereeld aanval. Aan die ander kant kan bestraling gebruik word om spesifiek kwaadaardige gewysigde limfknope (byvoorbeeld in die borsarea) te behandel.
Chroniese leukemie: behandeling
die Chroniese myeloïde leukemie (CML) word gewoonlik in die chronies stabiele siektefase ontdek (sien hierbo). Die dokter skryf dan meestal sogenaamde voorskrif voor tyrosine kinase inhibeerder (soos imatinib). Hierdie middels is baie effektief teen bloedkankerselle: dit belemmer groeiseine in die selle. Dit kan die siekte vir baie jare stop. Die tyrosinkinase-remmers word as ‘n tablet geneem, gewoonlik lewenslank.
Terselfdertyd word die bloed en beenmurg van die pasiënte gereeld nagegaan. As die bloedvlakke of die toestand van die pasiënt byvoorbeeld agteruitgaan, dui dit daarop dat die CML na die volgende fase (versnellingsfase) beweeg. Die dokter verander dan die medisyne-behandeling: hy skryf ander tyrosinkinase-remmers voor. By baie pasiënte kan die siekte dus opgespoor word na ‘n chronies stabiele fase.
As dit nie slaag nie, kan ‘n mens kom Allogene stamseloorplanting ter sprake – dit wil sê die oorplanting van gesonde, bloedvormende stamselle van ‘n skenker. Tot dusver is dit die enigste vorm van terapie wat die potensiaal het om chroniese myeloïde leukemie heeltemal te genees. Dit is egter baie riskant. Daarom word sorgvuldige oorweging en moontlike risiko’s van behandeling by elke pasiënt oorweeg.
In enige stadium van die siekte kan die toestand van ‘n pasiënt binne ‘n kort tydjie versleg. Dan praat dokters van ‘n ontploffingskrisis. Diegene wat geraak word, ontvang intensiewe behandeling, soos in die geval van akute leukemie chemoterapie, U probeer dus om die tekens van die siekte so vinnig as moontlik te onderdruk. As die toestand van die pasiënt verbeter en gestabiliseer het, kan ‘n stamseloorplanting nuttig wees.
Sommige pasiënte met CML sal by wees interferons behandel. Dit is boodskapperstowwe waarmee die selle van die immuunstelsel met mekaar kommunikeer. Dit kan die groei van kankerselle belemmer. Interferone, sowel as chemoterapie, is gewoonlik minder effektief in CML as die tirosinkinase-remmers hierbo beskryf.
Dit is egter nie altyd die geval nie: tyrosinkinase-remmers werk die beste by pasiënte wie se kankerselle die sogenaamde “Philadelphia-chromosoom” het. Dit word ‘n kenmerkend veranderde chromosoom 22 genoem. Dit kan opgespoor word in meer as 90 persent van alle CML-pasiënte. Die oorblywende pasiënte het nie die veranderde chromosoom nie. In hierdie gevalle werk die behandeling met tyrosinkinase-remmers dikwels nie so goed nie. Dan kan dit nodig wees om die terapie te verander en om byvoorbeeld interferone te gebruik.
die Chroniese limfositiese leukemie (CLL) by baie pasiënte nie baie lank behandeling nodig nie. Slegs as die bloedvlakke vererger of as die simptome in die gevorderde stadium ontwikkel, begin medisyne ‘n terapie – aangepas vir elke individuele pasiënt.
Baie lyers ontvang byvoorbeeld een chemoterapie plus sogenaamde Monoklonale teenliggaampies (Immunochemoterapie of chemo-immuunterapie): Die kunsmatig vervaardigde teenliggaampies bind spesifiek aan die kankerselle en merk dit sodoende vir die immuunstelsel. Albei behandelings word soms individueel gebruik.
As die kankerselle sekere genetiese veranderinge het, moet die behandeling met TKI sin maak. Hierdie middels blokkeer ‘n patologies veranderde ensiem wat die groei van kankerselle bevorder.
As ander behandelings nie werk nie of as u later terugval, het dokters soms een stamsel deur: Die CLL-pasiënte word oorgedra na gesonde chemoterapie gesonde, bloedvormende stamselle van ‘n skenker (allogene stamseloorplanting). Hierdie riskante behandeling is slegs geskik vir jong of baie paslike pasiënte.
Begeleidende maatreëls (ondersteunende terapie)
Benewens die behandeling met leukemie deur middel van chemoterapie, radioterapie & Co., is ondersteunende maatreëls ook baie belangrik. Dit dien byvoorbeeld om simptome van die siekte en die gevolge van die behandeling te verminder. Dit kan die welstand en lewenskwaliteit van pasiënte aansienlik verbeter.
Byvoorbeeld Naarheid en braking algemene en baie onaangename newe-effekte van chemoterapie teen leukemie (en ander kankers). Hulle kan verlig word met spesiale medisyne (antemetika).
die verhoogde vatbaarheid vir infeksies is ook ‘n ernstige probleem met leukemie. Beide die siekte en chemoterapie verswak die immuunstelsel. Dit kan dan erger word teen patogene. Dit bevoordeel infeksies, wat dan ook baie moeilik kan wees. Soms raak hulle selfs lewensgevaarlik! Dit is waarom ‘n versigtige higiëne en een moontlik lae-kiem omgewing baie belangrik vir pasiënte met leukemie. Baie ontvang ook antibiotikaom bakteriële infeksies te voorkom of te behandel. Ook teen swaminfeksies is daar spesiale middels, sogenaamde antifungals.
Ander klagtes kan dikwels ook spesifiek behandel word, byvoorbeeld bloedarmoede (anemie) bloedoortapping en pyn met toepaslike pynstillers.
Leukemie: oorsake en risikofaktore
Die oorsake van die verskillende vorme van bloedkanker is nog nie uitgeklaar nie. Kenners het egter verskeie risikofaktore geïdentifiseer wat die ontwikkeling van leukemie bevorder. Dit sluit in:
Genetiese geneigdheid: Die risiko vir leukemie is effens groter as kanker meer gereeld in u gesin voorkom. Boonop maak sekere genetiese siektes hulle meer vatbaar vir bloedkanker. Mense met trisomie 21 (Down-sindroom) is byvoorbeeld 20 keer meer geneig om akute myeloïde leukemie (AML) te hê as mense sonder die genetiese modifikasie.
ouderdom: Die ontwikkeling van akute myeloïde leukemie (AML) word deur ouderdom beïnvloed: die siekterisiko neem toe met die lewensjare. Dieselfde geld vir chroniese myeloïde leukemie (CML) en chroniese limfositiese leukemie (CLL). In teenstelling hiermee kom akute limfoblastiese leukemie (ALL) hoofsaaklik voor in die kinderjare.
rook: Rook is verantwoordelik vir ongeveer tien persent van alle gevalle van leukemie, volgens navorsers. By aktiewe rokers is die risiko van akute myeloïde leukemie (AML) byvoorbeeld 40 persent hoër as by mense wat nog nooit gerook het nie. By voormalige rokers word die risiko van siektes steeds met 25 persent verhoog.
Ioniserende strale: Hierdeur verstaan u verskillende energieke strale, byvoorbeeld radioaktiewe strale. Dit beskadig die genetiese materiaal – veral in liggaamselle wat gereeld verdeel. Dit sluit die bloedvormende selle in die beenmurg in. As gevolg hiervan kan leukemie ontwikkel. Hoe hoër die bestralingsdosis wat op die liggaam toegedien word, hoe groter is die risiko vir leukemie.
Bestralingsterapie vir kanker gebruik ook sulke ioniserende bestraling. Nie net kan hulle die kankerselle na wense doodmaak nie, maar dit kan ook die genoom in gesonde selle beskadig. In seldsame gevalle ontwikkel pasiënte ‘n bestraling-verwante tweede kanker.
X-strale ioniseer ook. Kenners neem egter aan dat ‘n af en toe X-straalondersoek nie leukemie kan veroorsaak nie. Desondanks moet u slegs x-strale maak indien dit absoluut noodsaaklik is. Omdat die skade wat deur die strale in die liggaam veroorsaak word, in die loop van die lewe kan optel.
Chemiese stowwe: Verskillende chemikalieë kan die risiko vir leukemie verhoog. Dit sluit byvoorbeeld benseen en ander organiese oplosmiddels in. Daar word vermoed dat insekdoders (insekdoders) en plaagdoders (onkruiddoders) bloedkanker bevorder.
Hierdie verband is seker vir sekere medisyne wat eintlik gebruik word om kanker te behandel (soos sitostatika): dit kan die ontwikkeling van leukemie op die langtermyn bevorder. Daarom, voordat dit gebruik word, moet die dokters die voordele en risiko’s van sulke middels noukeurig weeg.
virus: Sekere virusse (HTL-virusse I en II) is betrokke by die ontwikkeling van ‘n baie seldsame soort leukemie. Mense in die Japanese gebied word hoofsaaklik deur hierdie sogenaamde menslike T-selleukemie aangetas. By ons is hierdie bloedkanker-variant uiters skaars.
Alle ander vorme van leukemie (AML, CML, ALL, CLL, ens.) Ontstaan volgens die huidige stand van kennis sonder enige betrokkenheid van virusse of ander patogene.
Leukemie: ondersoeke en diagnose
Terwyl chroniese leukemie meestal lank simptoomvry bly, begin akute vorms relatief skielik en vorder vinnig. Simptome soos verminderde prestasie, bleekheid, vinnige hartklop, gereelde neusbloeding of aanhoudende koors kom egter ook voor by baie ander en soms onskadelike siektes. Daarom word hulle nie altyd ewe ernstig opgeneem nie. Daar word egter altyd vermoed dat sulke klagtes leukemie is. Daarom moet u beslis dokter toe gaan.
Die huisdokter is die eerste kontak vir vermoedelike bloedkanker. Indien nodig, sal hy die pasiënt na ‘n spesialis verwys, byvoorbeeld na ‘n spesialis in bloed en kanker (hemoloog of onkoloog).
Gesprek en liggaamlike ondersoek
Die dokter sal die eerste wees mediese geskiedenis om te verhoog (anamnesis). Hiervoor vra hy hoe die pasiënt in die algemeen voel, wat die simptome is en hoe lank dit geduur het. Dit kan ook belangrik wees om inligting te verskaf oor enige ander siektes wat tans voorkom of voorheen voorgekom het. Daarbenewens vra die dokter byvoorbeeld of die pasiënt medikasie ontvang en of familiekanker bekend is.
Dit word gevolg deur ‘n deeglike fisiese ondersoek, Die dokter sal onder meer na die longe en hart luister, die bloeddruk meet en die lewer, milt en limfknope scan. Die resultate help die dokter om die algemene toestand van die pasiënt beter te beoordeel.
bloedtoets
Die bloedtoets is belangrik vir vermoedelike leukemie of ‘n verwante siekte. Dit sal een wees klein bloedfoto en een Differensiële bloedtelling geskep. Die klein bloedtelling dui onder meer aan die aantal witbloedselle (totale getal), die rooibloedselle en bloedplaatjies. Vir die differensiële bloedfoto word die verskillende subgroepe witbloedselle afsonderlik gemeet. Daarbenewens kan die voorkoms van die bloedselle onder die mikroskoop beoordeel word.
Patologies veranderde bloedtellings, soos ‘n toename in witbloedselle en ‘n gebrek aan rooibloedselle, kan ‘n belangrike aanduiding van leukemie wees. Dit kan egter ook baie ander siektes veroorsaak.
Behalwe dat die bloedselle ook in die laboratorium is ander bloedparameters soos nier- en lewerwaardes. Hierdie waardes dui aan hoe goed hierdie twee organe werk. As leukemie in die verdere verloop bevestig word en die nier- en / of lewerwaardes van die pasiënt swak is, moet dit in ag geneem word in die behandelingsbeplanning.
Die laboratorium kyk ook of daar tekens van infeksie met bakterieë, virusse of swamme in die bloed is. Hierdie kieme kan ook verantwoordelik wees vir sommige kwale, soos verhoogde hoeveelhede witbloedselle, koors en moegheid.
beenmurg
Enige vermoedelike leukemie vereis ‘n noukeurige ondersoek van die beenmurg van die pasiënt. Hiervoor neem die dokter ‘n beenmurgmonster met plaaslike narkose met ‘n spesiale naald, gewoonlik vanaf die bekkenbeen (beenmurgpunksie). Die aantal en voorkoms van die beenmurgselle word in die laboratorium ondersoek. Tipiese veranderinge kan leukemie duidelik opspoor. Soms kan selfs die vorm van die siekte bepaal word. Daarbenewens kan die selle ondersoek word na veranderinge in hul genoom (byvoorbeeld die ‘Philadelphia-chromosoom’ by chroniese myeloïde leukemie).
Volwassenes en ouer kinders ontvang gewoonlik plaaslike verdowing voordat beenmurg verwyder word. Vir kleiner kinders kan ‘n kort verdowing nuttig wees. Die hele punksie duur gewoonlik slegs ongeveer 15 minute en kan op buitepasiënt-basis uitgevoer word.
Verdere ondersoeke
As die diagnose van leukemie bevestig word, is verdere ondersoeke dikwels nodig. Dit moet aantoon of ander liggaamsstreke en organe deur kankerselle beïnvloed word. Die algemene toestand van die pasiënt kan ook beter geskat word met sulke ondersoeke. Dit is belangrik vir terapiebeplanning.
U kan dus interne organe (milt, lewer, ens.) Dmv ultraklank ondersoek. Uiteindelik sal ‘n Computertomografie (CT) gemaak. Hierdie beeldtegniek is ook nuttig om die bene te beoordeel. Dit is belangrik as die dokter vermoed dat die kankerselle nie net in die beenmurg versprei het nie, maar ook in die been self. Soms sal dit een word Magnetiese resonansbeelding (MRI) of een flikkergrafie uitgevoer.
In akute limfoïede leukemie (ALL), sowel as sommige subtipes van akute myeloïde leukemie (AML), infiltreer kankerselle soms die brein of breinvlies. Moontlike tekens sluit hoofpyn en senuweefoute in soos wazig visie en verlamming. Dan kan ‘n mens Voorbeeld van serebrospinale vloeistof geneem (lumbale punksie) en in die laboratorium geanaliseer. ‘N MRI kan ook nuttig wees om ‘n kankeraanval op die brein op te spoor.
Leukemie: siekteverloop en prognose
Baie mense met leukemie het vandag ‘n baie beter kans op oorlewing as baie jare of dekades gelede. Moderne terapieë kan dikwels die kanse op herstel verbeter. As die kanker reeds te gevorderd is, kan die behandeling egter die simptome van baie pasiënte verlig en hul oorlewing verleng.
In individuele gevalle is die prognose vir leukemie afhanklik van verskillende faktore. Eerstens, die tipe kanker en die stadium van die siekte ten tyde van die diagnose. ‘N Verdere faktor wat die prognose beïnvloed, is hoe goed die pasiënt op die terapie reageer. Ander faktore wat die lewensverwagting en die kanse op herstel van leukemie beïnvloed, is die ouderdom en algemene toestand van die pasiënt, sowel as moontlike comorbiditeite.
Leukemie: Genesende kanse
“Is leukemie geneesbaar?” Baie pasiënte en hul gesinne vra hulself hierdie vraag. In beginsel is dit van toepassing op akute leukemie Genesing is moontlik. Hoe vroeër die siekte ontdek en behandel word, hoe groter is die kanse op herstel. Dit geld veral vir jonger pasiënte:
Sonder behandeling oorleef die meeste pasiënte slegs drie maande lank die diagnose van akute leukemie. Met die behandeling leef 95 persent van kinders en 70 persent van volwassenes nog vyf jaar na diagnose met akute limfoblastiese leukemie (ALLE). In akute myeloïde leukemie (AML) is die oorlewingsyfer van vyf jaar 40 tot 50 persent by pasiënte onder 60 jaar en 20 persent in die ouderdomsgroep 60+.
Selfs al kan die kanker teruggestoot word, kan dit later na maande en jare weer terugval (herhaling). Veral met ‘n vroeë terugval, verminder die kanse op herstel. Pasiënte met leukemie moet dan weer behandel word. Manchmal wählen Ärzte dabei eine aggressivere Therapie oder andere Behandlungsmethoden.
Bei einerchronischen Leukämie vermehren sich die Krebszellen langsamer als bei akuten Krebsformen (Ausnahme: Blastenkrise bei CML) – und das meist jahrelang. Deshalb ist die Behandlung in der Regel weniger intensiv, muss dafür aber langfristig fortgesetzt werden. Heilen lässt sich eine chronische Leukämie im Allgemeinen zwar nicht (diese Chance besteht höchstens bei der riskanten Stammzelltransplantation). Bei vielen Patienten kann die Therapie aber die Symptome mildern und das Fortschreiten der chronischen Leukämie bremsen.
Weiterführende Informationen
Buchempfehlungen
Chronische Leukämien: Rat und Hilfe für Betroffene und Angehörige (Rat & Hilfe) (Hermann Delbrück, Kohlhammer, 2008)
Leitlinien
- S3-Leitlinie “Diagnostik, Therapie und Nachsorge für Patienten mit einer chronischen lymphatischen Leukämie” der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V. (AWMF), Deutschen Krebsgesellschaft e.V. und Deutschen Krebshilfe (2017)
- Leitlinie “Akute lymphoblastische Leukämie – ALL – im Kindesalter” der Gesellschaft für Pädiatrische Onkologie und Hämatologie (2016)
- Leitlinie “Chronische Myeloische Leukämie” der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen (2013)
- Leitlinie “Akute Myeloische Leukämie” der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen (2018)
Selbsthilfegruppen
MDS-NET Deutschland e.V. (www.mds-net-de.org)
Leukämie-Lymphom-Hilfe S.E.L.P. e.V. (www.selp.de)
Leukämie-Phoenix (www.leukaemie-phoenix.de)